Содержание
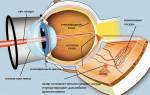
Диабетическая ретинопатия – заболевание, вызванное длительным превышением уровня сахара в крови, повреждающее сосуды в сетчатке глаза.
При сахарном диабете поражаются все кровеносные сосуды в организме, но в первую очередь капилляры глазного яблока, что приводит к снижению зрения вплоть до полной слепоты.
Ретинопатия может развиваться как у пациентов с первым (инсулинозависимым) типом диабета, так и со вторым (инсулинонезависимым). При этом с возрастом риск развития офтальмологического недуга увеличивается.
Патогенез заболевания
Механизм возникновения ретинопатии сложен. В качестве основных факторов риска, влияющих на появление болезни, специалисты выделяют следующие:
- Курение — поражает мелкие сосуды, сужает их, сгущает кровь, что замедляет кровоток и нарушает кровоснабжение.
- Гипертоническая болезнь — длительное и стойкое повышение артериального давления вызывает сужение стенок сосудов и остановку кровоснабжения глаз.
- Беременность — в этом состоянии сосуды работают с колоссальной нагрузкой вследствие повышения объема циркулирующей крови.
- Резкие скачки сахара.
- Наследственная предрасположенность.
- Возраст старше 40 лет.
- Почечные заболевания — провоцируют отеки, подъем артериального давления, что губительно действует на сетчатку.
- Ожирение — лишняя масса тела увеличивает потребность организма в питательных веществах и кислороде, происходит недостаточное кровоснабжение органов, возникает гипоксия.
- Атеросклероз сосудов и повышенные фракции «плохого» холестерина — сахар провоцирует поражение эндотелия сосудов, на местах повреждения откладываются холестерин и жиры, что формирует атеросклеротическую бляшку.
Стойкое повышение сахара в крови разрушительно влияет на сосуды, происходит вазодилатация (расширение сосудов), наблюдаются сбои в микроциркуляции, возникает гипоксия тканей глаза (нехватка кислорода), ишемия. Помимо всего прочего, появляются микроаневризмы, фиброзная ткань в области гематом.
Чтобы восстановить приток крови к сетчатке начинают развиваться новые сосуды. Но гематоретинальный барьер становится проницаемым, возникает отек сетчатки, который распространяется на макулу. Вследствие этого нарушается отток, повышается внутриглазное давление, это приводит к повреждению зрительного нерва.
Тяжелые осложнения ретинопатии — глаукома, гемофтальм, отслойка сетчатки и слепота.
Стадии диабетической ретинопатии обоих глаз
Развитие заболевания происходит в несколько стадий, каждая из них имеет характерный патогенез.
Непролиферативная: 1 стадия
Это начальная стадия, на которой у больного наблюдаются следующие нарушения:
- изменяются капилляры, развивается вазодилатация;
- стенки теряют тонус, выпячиваются (микроаневризмы);
- капилляры приобретают неправильную извитую форму;
- стенки утончаются и становятся проницаемыми для молекул белков и жиров, плазмы крови;
- кровь пропитывает окружающие ткани, в ответ на ее проникновение развивается отек и уплотнение.
В результате этих процессов нарушается кровоснабжение, возникает ишемия. На первой стадии заболевания никакие симптомы не беспокоят, возможно, возникновение «мушек» перед глазами. Незаметные пациенту повреждения выявляются только на приеме у офтальмолога. При осмотре глазного дна видны небольшие кровоизлияния.
Эти процессы еще обратимы. В такой стадии заболевание может длиться от года до нескольких лет. Если поддерживать нормальный уровень сахара, артериального давления и холестерин, то вторая стадия может и не наступить.
Препролиферативная
На этом этапе состояние сосудов ухудшается, количество кровоизлияний возрастает.
Ишемия сетчатки охватывает большие зоны, клетки сетчатки начинают погибать.
Именно на этой стадии патологии отек может охватить центральную область сетчатки — макулу.
Возникает диабетическая макулопатия, что ведет к снижению остроты зрения и появлению новых симптомов, к которым относятся:
- размытость зрения;
- пелена перед глазами;
- плавающие темные пятна;
- снижение остроты зрения (если наблюдается отек макулы).
На осмотре офтальмолог видит множественные кровоизлияния, микроинфаркты, скопления жидкости, зоны ишемии. Если на этом этапе не предпринять никаких действий, то заболевание может перерасти в необратимую форму.
Важно! Следует обязательно контролировать уровень сахара, холестерина и АД.
При лечении доктор выписывает препараты, устраняющие метаболические нарушения, средства, которые вводятся в стекловидное тело (глюкокортикоидные гормональные лекарства).
Пролиферативная
На этой стадии начинается компенсаторное создание новых сосудов для улучшения кровотока. Но эти сосуды не являются полноценными, они хрупкие и тонкие. За счет этого процесса количество кровоизлияний возрастает.
Развивается фиброзная ткань на месте гематом, вследствие чего повышается риск отслоения сетчатки. Нарушается отток жидкости из глаза, повышается внутриглазное давление, что приводит к повреждению зрительного нерва, несущего самую основную функцию.
Пациент жалуется на недомогания:
- на устойчивое снижение зрения;
- на невозможность чтения текста;
- на пелену перед глазами.
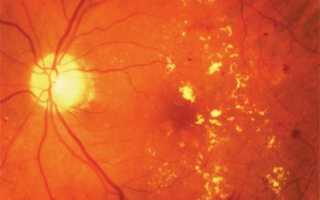
Фото 1. Снимок глазного дна при диабетической ретинопатии пролиферативной стадии. Стрелками указаны патологические изменения, которые происходят в глазу.
На этом этапе изменения уже необратимы, функция сетчатки утрачивается. Во время лечения вводятся уколы в полость глаза с препаратами, ингибирующими эндотелиальный рост сосудов (Ранибизумаб).
Внимание! Доказана терапевтическая неэффективность препаратов ангиопротекторов, улучшающих микроциркуляцию: Трентал, Кавитон, Децинон. Они увеличивают риск развития побочных эффектов.
При пролиферации чаще всего рекомендуют выполнять лазерную коагуляцию ненужных сосудов, желтого пятна (если макулу отек не затронул).
Лазерная коагуляция — это эффективный метод лечения, характеризующийся прижиганием лазером. В ходе этой процедуры проводится нагревание ненужных сосудов, кровь сворачивается, затем они обрастают фиброзной тканью. Случается, что после процедуры зрение ненадолго ухудшается. Коагуляция направлена на остановку прогрессирования заболевания, включает в себя несколько сеансов. Через 4—6 месяцев делается контроль — флюоресцентная ангиография.
Терминальная
На конечной стадии сосуды врастают в стекловидное тело, располагающееся между хрусталиком и сетчаткой. Образуется большое количество гематом, в результате чего сетчатка отслаивается. В стекловидном теле разрастается кровяной сгусток, называемый гемофтальмом. Когда хрусталик прекращает задерживать световые лучи на макуле, развивается слепота.
Справка. На последней стадии зрение может полностью исчезнуть, лечение направлено только на купирование симптомов.
На этом этапе назначается лазерная коагуляция, при неэффективности метода — витрэктомия. Это процесс удаления кровяного сгустка из стекловидного тела, а затем и самого стекловидного тела, которое заменяется физиологическим раствором. При этом рассекаются рубцы, фиброзная ткань, натягивающая сетчатку.
Фото 2. Схема проведения операции витрэктомии. В глаз вставляется несколько приборов, при помощи которых удаляется стекловидное тело.
При невозможности лазерной коагуляции и витрэктомии проводится криокоагуляция — оперативное вмешательство, при котором на пораженный участок воздействуют холодом для соединения сетчатой и сосудистой оболочек.
При диагностике офтальмолог проводит офтальмоскопию, флюоресцентную ангиографию и биомикроскопию в щелевой лампе.
К дополнительным методикам относятся:
- УЗИ;
- тонометрия (измерение) внутриглазного давления;
- визометрия — определение остроты зрения;
- электроокулография — регистрация потенциалов сетчатки и глазных мышц, на основе которых исследуются движения глазного яблока;
- электрорентгенография;
- диафаноскопия — метод обследования глазного яблока, путём воздействия световых пучков, направленный на обнаружение инородных тел;
- гониоскопия — прием изучения угла передней камеры глаза;
- фотографирование глазного дна.
Диагностика и осмотр при ретинопатии играют главную роль на первичной стадии недуга, так как здесь отсутствуют симптомы, и начало заболевания легко пропустить. Терапия диабетической ретинопатии осуществляется офтальмологом и эндокринологом. Только таким образом достигается высокий терапевтический эффект.
Полезное видео
Посмотрите видео, в котором врач рассказывает о стадиях диабетической ретинопатии, признаках каждой из них.
Профилактика
Наиболее эффективный метод предупреждения и устранения риска развития ретинопатии — контроль потребляемых углеводов и гликемический анализ. Диета имеет немаловажное значение. Коррекция липидного обмена и поддержание нормального артериального давления должны стать важными правилами профилактики развития ретинопатии. Помимо всего этого, не стоит забывать о физических нагрузках, здоровом образе жизни и регулярных посещениях офтальмолога.